La degeneració del disc cervical pot provocar envelliment del disc (discopatia) i a vegades hèrnia discal. La compressió d’una arrel nerviosa per una hèrnia cervical sol provocar dolor intens al braç (braquialgia).
Quan fracassen les opcions conservadores es recomana la intervenció quirúrgica que consisteix a abordar la columna cervical per davant (encara que a vegades es pot realitzar per darrere) per a descomprimir, alliberar i protegir les estructures neurològiques afectades (medul·la i/o arrels nervioses).
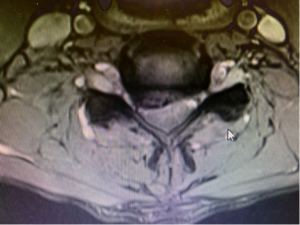
En la intervenció es realitza l’extracció del disc (discectomía), a vegades s’àmplia la sortida del nervi mitjançant resecció d’os (foraminotomía). Es realitza l’estabilització del segment amb diversos tipus d’implants i per a aconseguir la fusió d’aquest disc s’utilitzen empelts ossis.
En el postoperatori s’utilitza un drenatge per a evitar un hematoma compressiu que es retira a les 24 h. És freqüent que existeixi una certa dificultat en empassar (disfàgia) que sol resoldre’s a les poques setmanes. Al segon dia es procedeix a l’alta hospitalària. Es recomana ús de collet tou les primeres setmanes.
Els riscos específics d’aquesta intervenció són les lesions neurològiques (medul·la, arrels nervioses, lesions de la duramàter) i vasculars (artèria vertebral i caròtide) que són excepcionals (1%). Quan els nervis i/o la medul·la han estat comprimits de manera crònica, és possible que, malgrat una descompressió acurada i eficaç, no es recuperin per complet o bé que ho facin molt lentament.
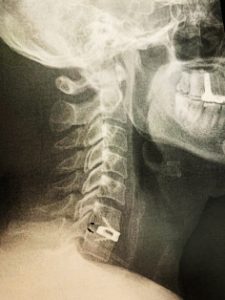
A vegades, la presència d’un hematoma pot provocar l’obstrucció de la via aèria (al voltant de l’1%). Això pot requerir d’una intervenció urgent per a drenar l’hematoma.
Altres riscos menors són la lesió del nervi laringi recurrent que pot provocar alteracions en la veu. La lesió de la cadena simpàtica pot produir la caiguda de la parpella (Síndrome de Horner). Tot aquest tipus de lesions (entorn del 1-2%) solen recuperar en el termini d’uns mesos.
L’hèrnia discal es produeix quan existeix la sortida parcial o massiva de material del nucli pulpós del disc intervertebral a través d’un trencament de l’anell fibrós que l’embolica. Aquest material en desplaçar-se cap a a el canal on es troben les estructures neurològiques provoca en funció del nivell compressió en la medul·la, el con medul·lar, la cua de cavall i les arrels nervioses).
La fissura de l’anell provoca un dolor lumbar (lumbàlgia) molt intens i l’atrapament del nervi provoca dolor irradiat cap a la cama o cames (ciàtica). A vegades en funció del nervi afectat apareix un dèficit motor (pèrdua de força d’alguns músculs). És molt important detectar-ho precoçment. També apareixen alteracions en la sensibilitat (formiguejos) i en els reflexos.
L’hèrnia discal generalment és una fase més dins d’un procés degeneratiu global del disc i la cirurgia està encaminada a l’alleujament del dolor provocat per la compressió neurològica (en cap cas es pot revertir aquesta degeneració existent).
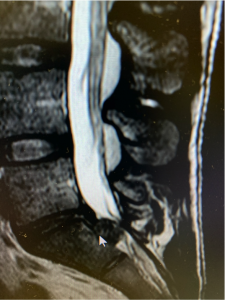
Quan fracassa el tractament conservador es recorre a la cirurgia. Aquesta es realitza per via posterior, es resseca part de la làmina i lligament groc (laminectomia-flavectomia) per a poder accedir a l’hèrnia discal. A continuació es realitza l’extirpació del material discal (discectomia), alliberant així la compressió de les estructures neurològiques.
El dolor ciàtic millora immediatament després de l’alliberament del nervi. Quan els nervis han estat comprimits de manera crònica o bé de manera aguda, és possible que, malgrat una descompressió acurada i eficaç, no es recuperin per complet o ho facin molt lentament.
El pacient pot incorporar-se i caminar l’endemà i és donat d’alta hospitalària amb un petit apòsit a les 24 hores.
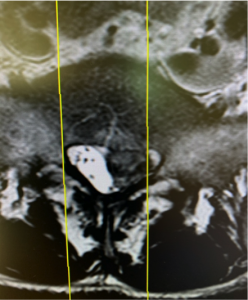
Els riscos específics d’aquesta intervenció són les lesions neurològiques que, encara que excepcionals, al voltant d’1%. Es presenten en forma d’alteracions motores (paresias o paràlisis) o sensitives (dolor neuropàtic persistent o pèrdua de sensibilitat), etc.
El sac dural embolica les estructures neurològiques i conté líquid cefaloraquídeo (LCR). Les lesions durales poden provocar fugida d’LCR, quan es detecten durant la intervenció se sutura la lesió. A vegades apareixen fístules que poden obligar a guardar repòs en llit i a vegades una nova intervenció quirúrgica per a tancar la lesió.
A vegades (2%) l’hèrnia discal pot recidivar (aquesta pot aparèixer a curt, mitjà o llarg termini). En aquest cas pot precisar d’una reintervenció quirúrgica.
L’estenosi espinal és l’estrenyiment del canal vertebral de la columna lumbar que causa compressió de les estructures neurològiques (la medul·la o con medul·lar a nivell lumbar alt) i les arrels nervioses o cua de cavall en la zona lumbar baixa. Aquesta pot aparèixer a un nivell o en diversos segments vertebrals.
 L’estenosi de la columna ocorre en persones d’edat avançada i pot ser causada per malalties degeneratives o per lesions que produeixen compressió en les arrels del nervi o en la mateixa medul·la espinal. En persones joves pot ocórrer per estenosis de canal congènita o bé per lesions traumàtiques de la columna.
L’estenosi de la columna ocorre en persones d’edat avançada i pot ser causada per malalties degeneratives o per lesions que produeixen compressió en les arrels del nervi o en la mateixa medul·la espinal. En persones joves pot ocórrer per estenosis de canal congènita o bé per lesions traumàtiques de la columna.
Els símptomes generalment apareixen molt lentament. Inicialment refereix pesadesa i formiguejos a les cames. En casos greus presenta claudicació de la marxa (neurogena) amb perímetre de marxa molt reduïts i no toleren la bipedestació. Solen deambular amb actitud en flexió de la columna per a poder augmentar la grandària del canal i poder caminar alguna cosa més.
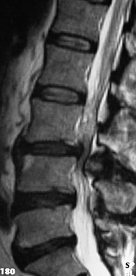 Els tractaments per a l’estenosi espinal inclouen l’ús de medicaments antiinflamatoris analgèsics, canvis d’hàbits i activitats, exercicis i fisioteràpia, ús de cotilles i les infiltracions peridurals.
Els tractaments per a l’estenosi espinal inclouen l’ús de medicaments antiinflamatoris analgèsics, canvis d’hàbits i activitats, exercicis i fisioteràpia, ús de cotilles i les infiltracions peridurals.
En última instància i segons la gravetat o persistència dels símptomes es recomana la intervenció quirúrgica que consisteix en la descompressió o ampliació del canal per a alliberar les estructures que estan comprimides, això es realitza mitjançant un abordatge posterior. És necessari ampliar el canal (a nivell central, lateral i foraminal) retirant totes les estructures òssies, lligament groc, etc que provoquen la compressió, sense provocar inestabilitat vertebral. Per a això és molt important respectar les estructures articulars. Generalment no és necessària la utilització d’implants com a caragols i barres.
S’utilitza un drenatge amb aspiració durant 24-48 hores (per a evitar un hematoma) i sol incorporar-se l’endemà de la intervenció. Es permet realitzar passejos curts. S’autoritza la sedestació i es recomana usar una faixa lumbar de protecció muscular sobretot si s’intervenen diversos nivells. El pacient és donat d’alta hospitalària entre el 2n i 4t dia.
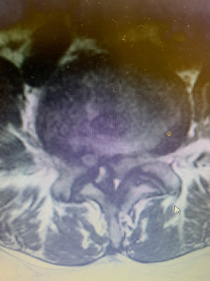 Les complicacions són els habituals per als abordatges posteriors lumbars. La infecció que pot ser superficial o profunda (1-2%), l’afectació neurològica radicular (1%), la lesió dural amb la possible fugida de líquid cefalorraquidi (1%), tots ells són reversibles amb el tractament adequat.
Les complicacions són els habituals per als abordatges posteriors lumbars. La infecció que pot ser superficial o profunda (1-2%), l’afectació neurològica radicular (1%), la lesió dural amb la possible fugida de líquid cefalorraquidi (1%), tots ells són reversibles amb el tractament adequat.
La mielopatia cervical és l’afectació de la medul·la espinal a nivell cervical generalment per causa compressiva i generalment d’origen degeneratiu. Els pacients poden presentar pocs símptomes durant anys. Es requereix un elevat índex de sospita per al seu diagnòstic.
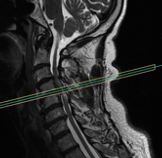 El quadre clínic és variable i depèn de la zona anatòmica de la medul·la que s’afecti. El pacient presenta afectació de la força en extremitats, alteracions en la sensibilitat, equilibri i a vegades de la funció dels esfínters.
El quadre clínic és variable i depèn de la zona anatòmica de la medul·la que s’afecti. El pacient presenta afectació de la força en extremitats, alteracions en la sensibilitat, equilibri i a vegades de la funció dels esfínters.
En funció del nombre de segments afectats, zona de la compressió, posició de la columna es pot realitzar un abordatge anterior o posterior. En l’abordatge anterior se sol realitzar la resecció del disc (discectomia) i/o la resecció d’un o diversos cossos vertebrals (corpectomia). Això precisa l’ús de dispositius o caixes intervertebrals i plaques d’estabilització. A vegades es realitzen abordatges posteriors per a descomprimir la medul·la amb la resecció completa de les làmines (laminectomia) o l’obertura mitjançant ampliació de la grandària del canal (laminoplàstia).
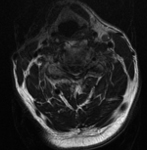 Habitualment es col·loca un collar ortopèdic de protecció. Es recomana una dieta tova triturada per a evitar les dificultats de deglució que són freqüents els primers dies. El pacient pot deambular lliurement des del primer dia. Es manté un drenatge les primeres 24 h per a evitar un hematoma cervical.
Habitualment es col·loca un collar ortopèdic de protecció. Es recomana una dieta tova triturada per a evitar les dificultats de deglució que són freqüents els primers dies. El pacient pot deambular lliurement des del primer dia. Es manté un drenatge les primeres 24 h per a evitar un hematoma cervical.
Les complicacions varien en funció de la via d’abordatge utilitzada. Els riscos específics d’aquesta intervenció són les lesions neurològiques (medul·la, arrels nervioses, lesions de la duramàter) i vasculars (artèria vertebral i caròtide) que són excepcionals (1%). Quan els nervis i/o la medul·la han estat comprimits de manera crònica, és possible que, malgrat una descompressió acurada i eficaç, no es recuperin per complet o bé que ho facin molt lentament.
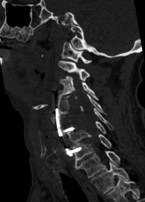 A vegades, la presència d’un hematoma pot provocar l’obstrucció de la via aèria (al voltant de l’1%). Això pot requerir d’una intervenció urgent per a drenar l’hematoma.
A vegades, la presència d’un hematoma pot provocar l’obstrucció de la via aèria (al voltant de l’1%). Això pot requerir d’una intervenció urgent per a drenar l’hematoma.
Altres riscos menors són la lesió del nervi laringi recurrent que pot provocar alteracions en la veu. La lesió de la cadena simpàtica pot produir la caiguda de la parpella (Síndrome de Horner). Tot aquest tipus de lesions (entorn del 1-2%) solen recuperar en el termini d’uns mesos.
L’espondilolistesis ístmica es produeix quan un cos vertebral es llisca cap endavant sobre el que està sota a causa d’un petit trencament o fractura en una part de l’os que connecta les dues articulacions en el costat posterior del segment vertebral.
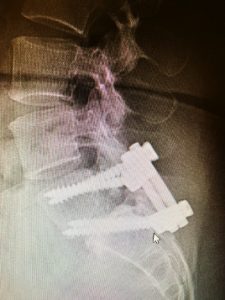 La fractura en aquesta petita porció d’os, anomenada pars interarticularis, és causada per les forces de tensió en aquesta zona. Si bé la lesió apareix amb més freqüència quan la persona és jove, en la majoria dels casos els símptomes no apareixen fins a l’edat adulta.
La fractura en aquesta petita porció d’os, anomenada pars interarticularis, és causada per les forces de tensió en aquesta zona. Si bé la lesió apareix amb més freqüència quan la persona és jove, en la majoria dels casos els símptomes no apareixen fins a l’edat adulta.
Entre el 5 al 7% de la població té una fractura de la pars interarticularis o una espondilolistesis, però en la majoria dels casos no solen donar símptomes (fins a un 80% dels casos). Només en 15-20% requeriran intervenció quirúrgica.
Inicialment se solen recomanar tractaments conservadors amb analgèsics i antiinflamatòries, exercicis de potenciació muscular i ortesi per a immobilitzar la zona afecta. En els casos de lumbàlgia crònica o amb afectació dels nervis de les extremitats se sol optar per la intervenció quirúrgica. Es pot realitzar la artrodesis lumbar aïllat o generalment secundada amb caixes entre els cossos vertebrals per a poder estabilitzar millor el segment desplaçat (PLIF, TLIF, Abdu).
El pacient es pot aixecar l’endemà de la intervenció. Porta un drenatge durant 48 hores. No es requereix ús de cotilla postoperatòria. Pot deambular i asseure’s alguna estona. Alta hospitalària en 3-4 dies.
Les complicacions difereixen segons la via d’abordatge. En general, per als abordatges posteriors les complicacions suposen el 4% de les cirurgies i consisteixen en infecció (1-2%), dèficit neurològic radicular (1%) i pèrdua de líquid cefalorraquidi (1%), tots ells reversibles amb tractament adequat.
L’espondilolistesis és el lliscament d’una vèrtebra sobre la immediata inferior. És la causa més freqüent de dolor lumbar en l’adult jove i no és infreqüent trobar-la en persones majors associada a estenosi de canal.
Quan estem drets les vèrtebres han de suportar forces que afavoreixen el lliscament d’una vèrtebra sobre una altra, a aquestes forces s’oposen el to de la musculatura lumbar i abdominal.
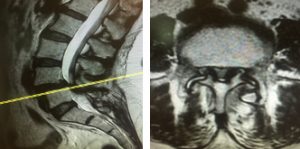 Amb l’edat perdem flexibilitat i la columna és més rígida, es produeix una pèrdua de la lordosis lumbar, la qual cosa provoca un desequilibri a nivell de la columna. Aquesta tracta de recuperar la lordosis lumbar, per la qual cosa augmenten les forces que afavoreixen el lliscament durant la bipedestació, al seu torn, amb l’envelliment perdem to muscular i és llavors quan apareix la espondilolistesis.
Amb l’edat perdem flexibilitat i la columna és més rígida, es produeix una pèrdua de la lordosis lumbar, la qual cosa provoca un desequilibri a nivell de la columna. Aquesta tracta de recuperar la lordosis lumbar, per la qual cosa augmenten les forces que afavoreixen el lliscament durant la bipedestació, al seu torn, amb l’envelliment perdem to muscular i és llavors quan apareix la espondilolistesis.
Un programa intensiu de 3-4 mesos és la forma més eficaç de millorar la lumbàlgia a causa d’una espondilolistesis. Enfortir la musculatura lumbar i abdominal sense oblidar-nos de treballar l’elasticitat de la musculatura de les cames és molt important.
Els antiinflamatoris són molt útils en els períodes de reagudització del dolor d’esquena. No és bo prendre’ls diàriament però si per curts períodes de temps per a controlar els símptomes. Els relaxants musculars també ens ajuden al control de la lumbàlgia produïda per una espondilolistesis.
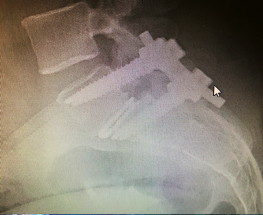 La cirurgia està reservada per als casos més severs en els quals la lumbàlgia és realment incapacitant. Si s’acompanyen de ciàtica o símptomes d’estenosis de canal la cirurgia és capaç de resoldre el dolor.
La cirurgia està reservada per als casos més severs en els quals la lumbàlgia és realment incapacitant. Si s’acompanyen de ciàtica o símptomes d’estenosis de canal la cirurgia és capaç de resoldre el dolor.
L’artrodesis vertebral és la tècnica d’elecció per al tractament de la espondilolistesis. Aquesta tècnica consisteix a realitzar una fusió entre les vèrtebres per a evitar que una es llisqui sobre l’altra, per a això s’utilitzen caragols pediculars. L’artrodesis vertebral s’acompanya d’una laminectomía per a alliberar els nervis que puguin estar comprimits. L’artrodesis vertebral és una tècnica eficaç que aconsegueix l’alleujament del dolor i de la incapacitat. A vegades s’utilitzen caixes entre els cossos vertebrals implantats per diferents vies d’abordatge (PLIF, TLIF, ALIF).
En general el pacient porta un drenatge durant 48h. Es pot aixecar a les 24-48 h de la intervenció. Porta una sonda urinària fins que s’aixeca. S’autoritza per a deambular petits passejos i es pot asseure durant una estona. En funció del nombre de nivells intervinguts es pot retardar alguna cosa aquest pla. Per a controlar el dolor s’usen una bomba de perfusió contínua mitjançant la qual l’analgèsic actua permanentment. L’alta hospitalària és al 3r-4t dia de la intervenció.
Les complicacions difereixen segons la via d’abordatge utilitzada. En general, per als abordatges posteriors les complicacions apareixen en el 4% de les cirurgies i consisteixen en infecció (1-2%), dèficit neurològic radicular (1%) i pèrdua de líquid cefalorraquidi (1%), tots ells reversibles amb tractament adequat. Finalment, en alguns casos pot produir-se pèrdues hemàtiques suficients perquè es requereixi una transfusió (generalment en cirurgies a molts nivells).
La cirurgia de la pròtesi de disc cervical, o artroplàstia cervical, consisteix en la descompressió mitjançant discectomía per via anterolateral de la medul·la espinal i/o arrels nervioses i la reconstrucció mitjançant col·locació d’una pròtesi de disc mòbil en l’espai del disc cervical retirat.
Aquest tipus de cirurgia pretén el mantenir la mobilitat del disc a diferència de la artrodesis cervical.
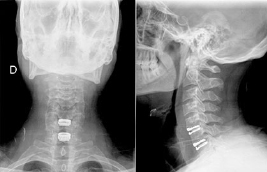 En el postoperatori s’utilitza un drenatge per a evitar un hematoma compressiu que es retira a les 24 h. És freqüent que existeixi una certa dificultat en empassar (disfàgia) que sol resoldre’s a les poques setmanes.
En el postoperatori s’utilitza un drenatge per a evitar un hematoma compressiu que es retira a les 24 h. És freqüent que existeixi una certa dificultat en empassar (disfàgia) que sol resoldre’s a les poques setmanes.
El pacient s’aixeca l’endemà de la intervenció i al segon dia es procedeix a l’alta hospitalària. Es recomana ús de collet tou les primeres setmanes.
Els riscos específics d’aquesta intervenció són les lesions neurològiques (medul·la, arrels nervioses, lesions de la duramàter) i vasculars (artèria vertebral i caròtide) que són excepcionals (1%). Quan els nervis i/o la medul·la han estat comprimits de manera crònica, és possible que, malgrat una descompressió acurada i eficaç, no es recuperin per complet o bé que ho facin molt lentament.
A vegades, la presència d’un hematoma pot provocar l’obstrucció de la via aèria (al voltant de l’1%). Això pot requerir d’una intervenció urgent per a drenar l’hematoma.
Altres riscos menors són la lesió del nervi laringi recurrent que pot provocar alteracions en la veu. La lesió de la cadena simpàtica pot produir la caiguda de la parpella (Síndrome de Horner). Tot aquest tipus de lesions (entorn del 1-2%) solen recuperar en el termini d’uns mesos
La deformitat de l’adult o escoliosi degenerativa és una patologia que provoca dolor i incapacitat severes. L’objectiu de la cirurgia és la correcció de la deformitat, protegir els elements neurològics (medul·la i/o arrels nervioses), mantenir la zona de la columna afectada en una posició correcta i/o evitar la seva progressió (ja que aquesta progressió podria produir lesions neurològiques més serioses).
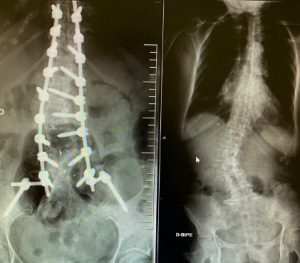 Per a la fixació de les vèrtebres afectades s’utilitzen implants metàl·lics (caragols pediculars i caixes entre els cossos vertebrals). D’aquesta manera s’aconsegueix una artrodesis circumferencial i l’estabilització definitiva. Per a aconseguir una fusió vertebral s’associa empelt ossi (generalment local, de la cresta ilíaca o del banc d’ossos) i a vegades substituts ossis.
Per a la fixació de les vèrtebres afectades s’utilitzen implants metàl·lics (caragols pediculars i caixes entre els cossos vertebrals). D’aquesta manera s’aconsegueix una artrodesis circumferencial i l’estabilització definitiva. Per a aconseguir una fusió vertebral s’associa empelt ossi (generalment local, de la cresta ilíaca o del banc d’ossos) i a vegades substituts ossis.
La instrumentació i la fusió vertebral es realitza generalment per via posterior, però en determinats casos pot ser necessari realitzar una doble via d’abordatge (anterior i posterior) en el mateix acte operatori o en diferents dies.
Altres vegades, es requereixen gestos més agressius, anomenats osteotomies vertebrals (de major o menor magnitud en funció de la magnitud de la deformitat) encaminades a aconseguir una major correcció angular.
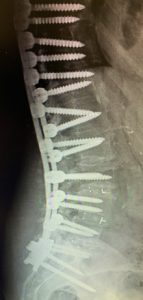
Els riscos específics de la intervenció són les lesions neurològiques que, encara que excepcionals, són a vegades greus (alteracions motores o sensitives, síndrome de cua de cavall, disfuncions sexuals). Per a disminuir la incidència d’aquestes complicacions generalment es realitza el monitoratge neurofisiològic *intraoperatoria, a càrrec d’especialistes en aquesta matèria.
Altres riscos específics de la cirurgia de correcció de la columna vertebral són: la recidiva de la deformitat o la persistència de dolor residual. Així mateix, existeix la possibilitat de l’aparició de deformitats adjacents a la zona intervinguda (superior o inferior) que poden requerir una nova cirurgia. El percentatge global de riscos en la correcció d’una deformitat del *adolescdente s’estima entorn al 10%. En la deformitat de l’adult poden ascendir al 25-30%. Existeix la possibilitat de *reintervención entorn al 25% en adults.
També existeix la possibilitat de fracàs de la *artrodesis, la causa de la qual més freqüent és la no unió o pseudoartrosi de l’empelt ossi. El tabac és un element de risc constatat estadísticament, per la qual cosa s’aconsella deixar o reduir l’hàbit tabàquic almenys dos o tres mesos abans. En el cas de succeir aquesta complicació pot requerir-se nova cirurgia per a aportar més empelt ossi i revisar la instrumentació vertebral.
La tècnica consisteix en la injecció en les facetes articulars posteriors de la columna vertebral d’un anestèsic local i un antiinflamatori (cortisona) baix control radiogràfic o ecogràfic per a localitzar el punt d’infiltració.
L’objectiu de la tècnica és d’una banda conèixer l’origen o font del dolor (test diagnòstic) i d’altra banda alleujar el dolor (procediment terapèutic) i es realitza generalment per via posterior.
Les alternatives a la infiltració proposada són seguir amb el tractament analgèsic antiinflamatori, realitzar tractament rehabilitador o considerar la possibilitat d’alguna alternativa quirúrgica (sempre que existeixi), i que generalment comporta majors riscos i complicacions.
Una dels principals avantatges de la infiltració és el fet que la medicació es diposita en un lloc molt pròxim on està la patologia. I també la seva realització sota anestèsia local i en règim ambulatori sense necessitat d’ingrés, amb la possibilitat de reprendre més precoçment l’activitat habitual.
-En rares ocasions poden aparèixer molèsties a les cames de tipus formiguejo o dificultat per a moure’s que sol durar uns dies.
-La durada de l’efecte de la infiltració pot ser variable en el temps. A vegades pot ser necessària l’aplicació d’altres infiltracions o tractaments.
Encara que després de realitzar una sessió de tractament es trobi bé és important que recordi que, si se li ha administrat algun fàrmac, es trobarà encara sota els seus efectes. En aquest cas i per aquest motiu, durant la resta del dia, no ha de realitzar cap acció que pogués ser perillosa (inclou, per descomptat, el no conduir vehicles a motor o manejar màquines), així com evitar les begudes alcohòliques (que podrien augmentar els efectes d’aquests fàrmacs). Tot això és aplicable l’endemà, si encara no es trobés del tot bé. Es recomana que vagi acompanyat per una persona adulta responsable.








 L’estenosi de la columna ocorre en persones d’edat avançada i pot ser causada per malalties degeneratives o per lesions que produeixen compressió en les arrels del nervi o en la mateixa
L’estenosi de la columna ocorre en persones d’edat avançada i pot ser causada per malalties degeneratives o per lesions que produeixen compressió en les arrels del nervi o en la mateixa  Els tractaments per a l’estenosi espinal inclouen l’ús de medicaments
Els tractaments per a l’estenosi espinal inclouen l’ús de medicaments  Les complicacions són els habituals per als abordatges posteriors lumbars. La infecció que pot ser superficial o profunda (1-2%), l’afectació neurològica radicular (1%), la lesió dural amb la possible fugida de líquid cefalorraquidi (1%), tots ells són reversibles amb el tractament adequat.
Les complicacions són els habituals per als abordatges posteriors lumbars. La infecció que pot ser superficial o profunda (1-2%), l’afectació neurològica radicular (1%), la lesió dural amb la possible fugida de líquid cefalorraquidi (1%), tots ells són reversibles amb el tractament adequat. El quadre clínic és variable i depèn de la zona anatòmica de la medul·la que s’afecti. El pacient presenta afectació de la força en extremitats, alteracions en la sensibilitat, equilibri i a vegades de la funció dels esfínters.
El quadre clínic és variable i depèn de la zona anatòmica de la medul·la que s’afecti. El pacient presenta afectació de la força en extremitats, alteracions en la sensibilitat, equilibri i a vegades de la funció dels esfínters. Habitualment es col·loca un collar ortopèdic de protecció. Es recomana una dieta tova triturada per a evitar les dificultats de deglució que són freqüents els primers dies. El pacient pot deambular lliurement des del primer dia. Es manté un drenatge les primeres 24 h per a evitar un hematoma cervical.
Habitualment es col·loca un collar ortopèdic de protecció. Es recomana una dieta tova triturada per a evitar les dificultats de deglució que són freqüents els primers dies. El pacient pot deambular lliurement des del primer dia. Es manté un drenatge les primeres 24 h per a evitar un hematoma cervical. A vegades, la presència d’un hematoma pot provocar l’obstrucció de la via aèria (al voltant de l’1%). Això pot requerir d’una intervenció urgent per a drenar l’hematoma.
A vegades, la presència d’un hematoma pot provocar l’obstrucció de la via aèria (al voltant de l’1%). Això pot requerir d’una intervenció urgent per a drenar l’hematoma. La fractura en aquesta petita porció d’os, anomenada pars interarticularis, és causada per les forces de tensió en aquesta zona. Si bé la lesió apareix amb més freqüència quan la persona és jove, en la majoria dels casos els símptomes no apareixen fins a l’edat adulta.
La fractura en aquesta petita porció d’os, anomenada pars interarticularis, és causada per les forces de tensió en aquesta zona. Si bé la lesió apareix amb més freqüència quan la persona és jove, en la majoria dels casos els símptomes no apareixen fins a l’edat adulta. Amb l’edat perdem flexibilitat i la columna és més rígida, es produeix una pèrdua de la lordosis lumbar, la qual cosa provoca un desequilibri a nivell de la columna. Aquesta tracta de recuperar la lordosis lumbar, per la qual cosa augmenten les forces que afavoreixen el lliscament durant la bipedestació, al seu torn, amb l’envelliment perdem to muscular i és llavors quan apareix la espondilolistesis.
Amb l’edat perdem flexibilitat i la columna és més rígida, es produeix una pèrdua de la lordosis lumbar, la qual cosa provoca un desequilibri a nivell de la columna. Aquesta tracta de recuperar la lordosis lumbar, per la qual cosa augmenten les forces que afavoreixen el lliscament durant la bipedestació, al seu torn, amb l’envelliment perdem to muscular i és llavors quan apareix la espondilolistesis. La cirurgia està reservada per als casos més severs en els quals la lumbàlgia és realment incapacitant. Si s’acompanyen de ciàtica o símptomes d’estenosis de canal la cirurgia és capaç de resoldre el dolor.
La cirurgia està reservada per als casos més severs en els quals la lumbàlgia és realment incapacitant. Si s’acompanyen de ciàtica o símptomes d’estenosis de canal la cirurgia és capaç de resoldre el dolor. En el postoperatori s’utilitza un drenatge per a evitar un hematoma compressiu que es retira a les 24 h. És freqüent que existeixi una certa dificultat en empassar (disfàgia) que sol resoldre’s a les poques setmanes.
En el postoperatori s’utilitza un drenatge per a evitar un hematoma compressiu que es retira a les 24 h. És freqüent que existeixi una certa dificultat en empassar (disfàgia) que sol resoldre’s a les poques setmanes. Per a la fixació de les vèrtebres afectades s’utilitzen implants metàl·lics (caragols pediculars i caixes entre els cossos vertebrals). D’aquesta manera s’aconsegueix una artrodesis circumferencial i l’estabilització definitiva. Per a aconseguir una fusió vertebral s’associa empelt ossi (generalment local, de la cresta ilíaca o del banc d’ossos) i a vegades substituts ossis.
Per a la fixació de les vèrtebres afectades s’utilitzen implants metàl·lics (caragols pediculars i caixes entre els cossos vertebrals). D’aquesta manera s’aconsegueix una artrodesis circumferencial i l’estabilització definitiva. Per a aconseguir una fusió vertebral s’associa empelt ossi (generalment local, de la cresta ilíaca o del banc d’ossos) i a vegades substituts ossis.
